二.T细胞上的免疫抑制分子(ICs)
三.T细胞上的免疫刺激分子(ICs)
四.NK细胞上的免疫刺激分子(ICs)
五.细胞免疫治疗
六.来自ICB和CAR-T细胞的免疫治疗生物标志物
七.其他类型的免疫疗法
八.靶向抑制性的肿瘤微环境
九.结论和展望
癌症是高度复杂的疾病,其特点是不仅有恶性细胞的过度生长,而且有免疫反应的改变。免疫系统的抑制和重新编程在肿瘤的发生和发展中起着关键作用,免疫治疗的目的是重新激活抗肿瘤免疫细胞,克服肿瘤的免疫逃逸机制。有证据表明,多种免疫治疗方法的结合可能是提高治疗效果的途径之一。然而,肿瘤免疫治疗的总体临床反应率仍有待提高,这就需要开发新的治疗方法和生物标志物。从过去临床和基础研究的成功和失败中学习,对于未来研究的合理设计至关重要。今天分享一篇今年九月份发表在Signal Transduction and Targeted Therapy(IF=38.104)的综述文章。这篇综述描述了免疫系统对抗癌症的机制,并讨论了可以促进抗肿瘤免疫反应的治疗靶点和细胞类型。1974年,白细胞介素(IL)-2被发现在T细胞分化和生长中起着至关重要的作用。T细胞的激活是抗病毒和抗肿瘤适应性免疫中的一个关键事件,它主要是通过双信号途径完成的。第一个信号是抗原特异性信号,包括T细胞表面受体(TCR)与抗原肽-主要组织细胞复合体(MHC)的特异性结合。第二个信号是由T细胞与抗原提呈细胞(APC)表面的刺激分子(CMs)的交流介导的。在确定了负责抗原识别的T细胞受体(TCRs)后,1986年,科学家们发现了在活化T细胞上表达的分子CD28。随后,人们发现T细胞的激活需要来自TCR和CD28的信号,此后CD28被命名为 "共刺激分子"。Pierre Golstain的团队发现了一种与CD28结构相似的蛋白质;它被命名为细胞毒性T淋巴细胞相关抗原4(CTLA-4),并被假设为一种潜在的T细胞激活分子。1994年底,Allison团队报告了阻断CTLA-4可以增加T细胞的抗肿瘤活性和抑制肿瘤生长的突破性发现。因此,第一次证明了抑制一种负性免疫调节剂可以抑制肿瘤的发展;这种方法后来被Allison命名为 "免疫检查点阻断"(ICB)。2011年,第一个针对CTLA-4的抗体ipilimumab被批准用于黑色素瘤治疗,成为第一个免疫检查点(IC)抑制剂。20多年前,京都大学Tasuku Honjo的研究小组发现了程序性细胞死亡蛋白1(PD-1)。PD-1基因敲除导致小鼠出现自身免疫性疾病和异常激活的免疫细胞,表明其具有免疫抑制作用。2000年,B7-H1被确定为PD-1的配体,因此获得了它的第二个名字PD-L1。这些发现表明,PD-1是另一种IC。文章总结了癌症免疫疗法在一段时间内的主要里程碑式的突破(图1)。针对CTLA-4和PD-1的抗体以及CAR-T细胞疗法代表了有希望的方法,在这些方法中,免疫系统的某些成分可以被操纵,以扭转抑制并针对肿瘤。然而并非所有患者都对这些疗法有反应,这表明肿瘤引起的免疫改变的复杂性。Robert Schreiber博士提出了 "癌症免疫编辑 "的概念,描述了恶性细胞如何对最初的免疫识别做出反应,随后发展出逃避机制,甚至 "重塑 "免疫系统,成为致癌物质。这样的免疫编辑过程几乎在体内或全身免疫细胞存在时都会发生,从而形成高度抑制的肿瘤微环境(TME)。寻找激活抗肿瘤T细胞反应和针对抑制性TME的协同方法一直是肿瘤免疫治疗的主要研究重点。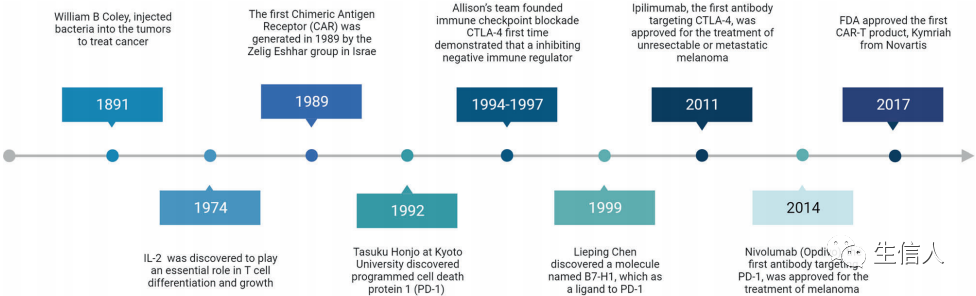
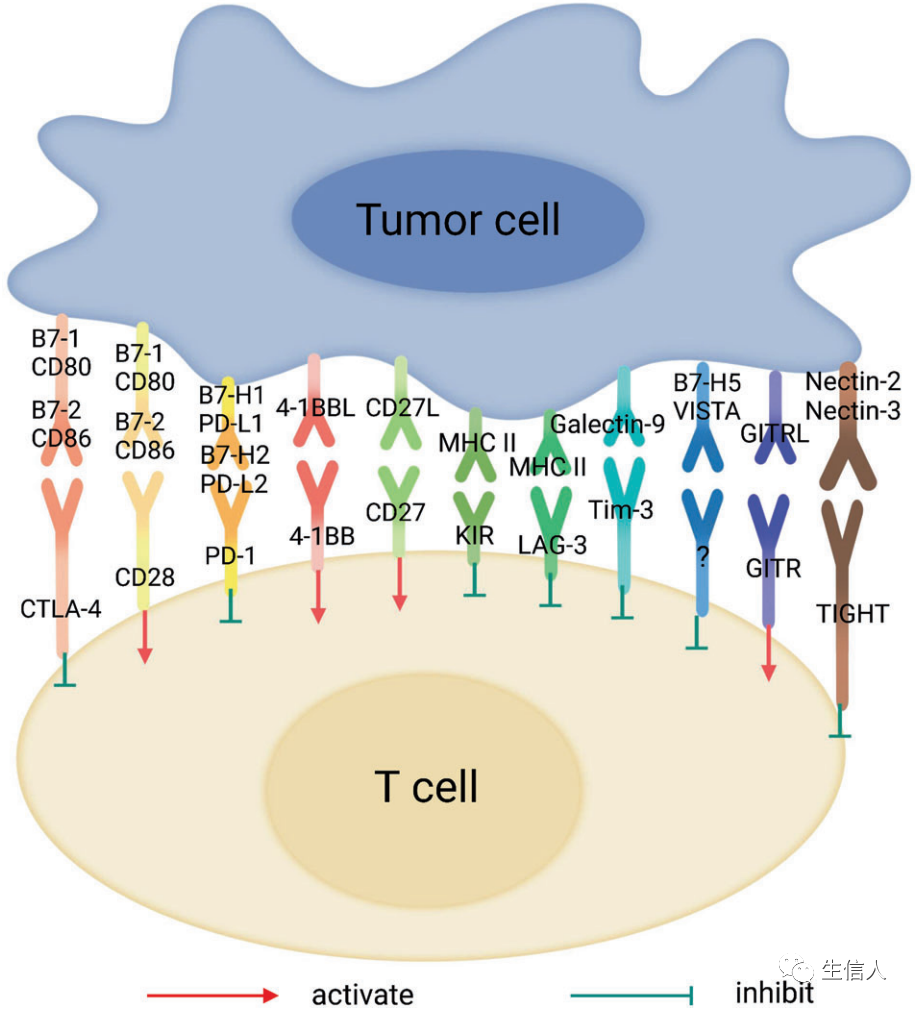
ICs是一类免疫抑制分子,在免疫细胞上表达,可以抑制免疫细胞的激活,因此在预防自身免疫中起着关键作用(图2)。相反,ICs的过度表达会抑制免疫功能,促进肿瘤的发生。因此,ICB疗法通过阻断ICs和增强抗肿瘤T细胞活性来抑制肿瘤生长。ICB的发展是通过靶向PD-1/PD-L1和CTLA-4/B7-1/2这两条IC通路开始的,对它们的阻断已经取得了显著的临床进展。迄今为止,T细胞上其他几个通过不同机制介导抑制性信号的IC分子已被发现,并有可能被作为癌症免疫治疗的靶点加以利用。
研究发现PD-1能抑制T淋巴细胞的功能,这对控制自身免疫反应至关重要。PD-L1(最初被确定为B7-H1),在多种类型的肿瘤上高度表达,可与PD-1结合并介导肿瘤的免疫逃逸。因此,对PD-1的抑制可以重新激活T细胞功能。PD-1不仅在T细胞上表达,而且还在NK细胞、B淋巴细胞、巨噬细胞和树突状细胞(DCs)上表达,表明PD-1可能在重塑肿瘤免疫微环境甚至全身性抗肿瘤免疫中发挥非常有效的作用。PD-1抑制剂可以特异性地与PD-1结合,从而减弱对T淋巴细胞的免疫抑制调节,使T淋巴细胞能够参与杀伤肿瘤细胞(图3)。 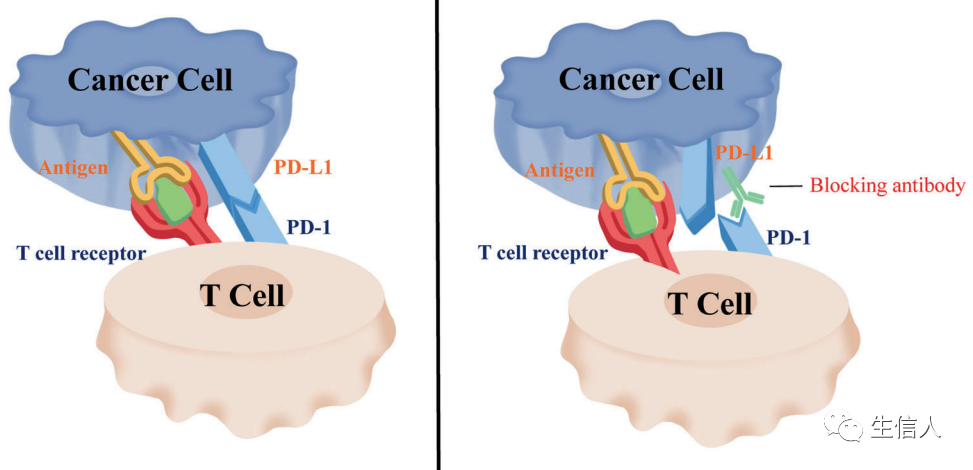
CTLA-4也被称为CD152,是一种跨膜蛋白,在活化的CD4+和CD8+T细胞中表达。CTLA-4和CD80/CD86的结合可以抑制T细胞的激活信号,防止自身免疫性疾病。阻断CTLA-4可以直接针对效应性T细胞的抑制信号,减少Tregs的抑制作用,从而有效提高T细胞的抗肿瘤作用。尽管两者都是有代表性的IC分子,CTLA-4和PD-1以不同的方式调节T细胞功能(图4)。CTLA-4的抑制性信号消极地调节T细胞的启动,而PD-1主要介导启动后的T细胞的激活和增殖。在肿瘤方面,人们发现针对PD-1的ICB通常会导致现有抗肿瘤T细胞的扩增和招募,而抗CTLA-4治疗会产生新的T细胞克隆。这些结果表明,CTLA-4和PD-1可以同时作为靶点,发挥协同抗肿瘤作用。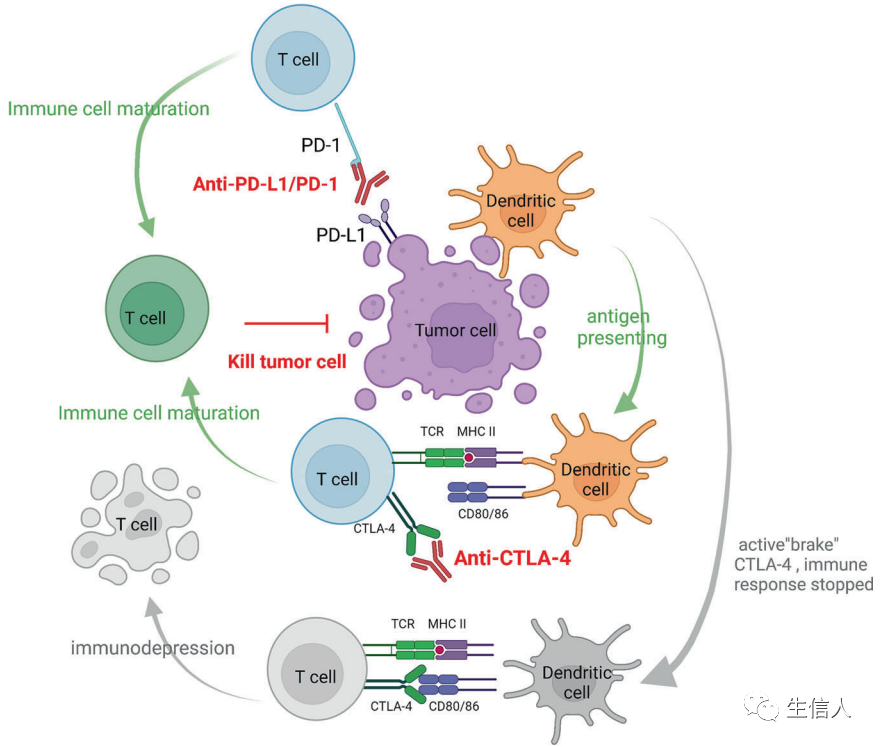
T细胞免疫球蛋白域和粘蛋白域-3(Tim-3,CD366)是一种T细胞表面抑制性分子,主要表达在CD4 + T辅助细胞1(Th1)和CD8 + CTL细胞以及具有强化抑制功能的Treg细胞亚群上。后来发现Tim-3,也被称为HAVCR2,也表达在一些先天性免疫细胞上,包括树突状细胞、NK细胞、单核细胞和巨噬细胞。在抗原刺激下,LAG-3可以在CD4 +和CD8 + T细胞上被诱导。长期感染病毒、细菌和寄生虫导致持续暴露于抗原,这导致LAG-3的高水平和持续表达,随后细胞因子释放、细胞溶解活性和增殖潜力减少。在一些小鼠肿瘤模型中观察到LAG-3和PD-1在瘤内T细胞上的共同表达,当结合这两种分子的阻断抗体时,观察到对肿瘤生长的协同抑制作用。LAG-3因此成为癌症免疫治疗最关键的新靶点之一。Relatlimab是第一个进入临床的LAG-3的抑制剂,它能阻断LAG-3与MHC II的相互作用。纤维蛋白原样蛋白1(FGL1)是Lag-3的配体。发现它与Lag-3结合形成一个新的PD-1/PD-L1独立的免疫检查点途径,导致T细胞衰竭、功能障碍,以及肿瘤细胞逃避免疫监视。在抗PD-L1的基础上阻断FGL1,有可能成为临床实践中的另一种新型ICB策略,尤其是在非小细胞肺癌(NSCLC)的靶向治疗方面。核受体亚家族2群F成员6 (NR2F6)最近被报道为细胞内IC分子,是淋巴细胞固有的核受体。NR2F6作为转录因子调节与肿瘤抗原特异性T细胞反应相关的细胞的激活、募集、增殖和内稳态。在非小细胞肺癌组织的肿瘤浸润淋巴细胞(TILs)中检测到NR2F6的高表达,NR2F6表达上调与细胞因子(IL-2、TNF-α和IFN-γ)的产生受损相关,提示TILs上的NR2F6有助于肿瘤免疫抑制。此外,NR2F6的破坏导致肿瘤抑制,并增强PD-L1阻断剂在肿瘤治疗中的作用,提示NR2F6抑制剂可能成为一种新的免疫疗法,可以克服对现有ICB治疗的耐药性。T细胞免疫球蛋白和ITIM域蛋白(TIGIT)是一种I型跨膜蛋白。TIGIT属于免疫球蛋白超家族(IgSF),可以在T细胞、调节性T细胞、记忆性T细胞和NK细胞上表达。TIGIT通过与表达在抗原呈递细胞(APC)上的配体CD155和CD112相互作用,介导对NK细胞和T细胞激活的抑制作用。在人类肿瘤中,TIGIT被发现与多个IC分子共表达,包括PD-1、TIM-3和LAG-3。TIGIT、TIM-3和PD-1的共同表达与患者的生存率低有关。同时阻断TIGIT和PD-1信号通路可以增加肿瘤特异性CD8+T细胞中IFN-γ和TNF-α的表达,支持抗TIGIT治疗的发展。V-集免疫调节受体(VISTA),也被称为PD-1H或DD1α,是近年来发现的一种免疫调节蛋白。它主要表达于淋巴器官和骨髓细胞,其结构与PD-L1相似。研究表明,表达VISTA的APC对CD4 +和CD8 + T细胞有抑制作用;当这种分子被阻断时,由T细胞介导的免疫功能得到了挽救,说明VISTA是一种抑制T细胞反应的IC分子。在T细胞中,VISTA和PD-1的抑制作用是相互独立的,在肿瘤小鼠模型中的研究也验证了同时应用抗PD-1和抗VISTA抗体可以抑制肿瘤生长,延长生存期。B和T淋巴细胞衰减剂(BTLA)属于免疫球蛋白超家族。它在T细胞、静止的B细胞、巨噬细胞、树突状细胞和NK细胞上表达,其结构和功能与PD-1和CTLA-4相似。BTLA的配体是疱疹病毒进入介质(HVEM)。当BTLA与HVEM结合时,它产生抑制性信号并抑制T细胞的激活。抗BTLA治疗可促进T细胞增殖,BTLA基因敲除的小鼠显示出更高的免疫活性。OX40,也被称为CD134,是肿瘤坏死因子受体(TNFR)超家族的成员,在T细胞激活后24-72小时表达。它的配体OX40L,也被称为CD252,主要表达在活化的APC表面。OX40-OX40L的相互作用可以启动T细胞激活信号以及细胞周期蛋白A、Bcl-2抗凋亡分子、细胞因子和细胞因子受体的表达。小鼠模型显示,刺激OX40的特异性抗体可以减少Tregs的数量,从而保持效应T细胞的功能,并显示出高抗肿瘤活性有许多针对OX40-OX40L途径的临床研究,包括对激发OX40的特异性抗体的单药应用或与化疗、放疗、手术、小分子靶向治疗、细胞因子或其他ICB药物的组合。诱导共刺激分子(ICOS),又称CD278,是免疫球蛋白超家族的一员。ICOS在活化的T细胞表面表达,调节T细胞增殖和功能。ICOS的激活依赖于其配体ICOS- l,主要在B细胞和APCs中表达。ICOS已被证明是ICB疗效的一个重要标志。当anti-CLTA-4治疗恶性黑色素瘤时,发现ICOS + CD4 + T细胞的丰度与较好的疗效相关。在小鼠模型中,单独使用ICOS激动剂很难引起足够的抗黑色素瘤反应;但ICOS与anti-CLTA-4之间存在协同效应; 此外,ICOS敲除小鼠对anti-CLTA-4治疗反应较差。4-1BB,也被称为CD137,是TNFR家族的一员。4-1BB在调节性T细胞上的作用是复杂的,研究结果相互矛盾。但重要的是,4-1BB基因敲除小鼠发生自身免疫性疾病,提示其在免疫平衡中发挥重要作用,有可能被靶向引发肿瘤特异性免疫识别。与TNFR家族的其他成员不同,CD27只在淋巴细胞表面表达,包括新生和活化的CD4+和CD8+T细胞。当它与其配体CD70相互作用时,CD27诱导效应性和记忆性T细胞的增殖和分化,并增强B细胞和NK细胞的激活。小鼠模型表明,诱导CD27信号通路可以抑制肿瘤的生长。CD27/CD70信号通路的抗肿瘤免疫作用。Varlilumab是一种针对CD27的人源化单克隆抗体,可促进细胞因子的产生和T细胞的激活。在I期临床研究中,Varlilumab在晚期实体瘤患者中的耐受性良好,并显示出初步的安全性结果。除了单药治疗外,varlilumab还与抗PD-L1抗体联合使用。
04 NK细胞上的免疫刺激分子(ICs)
在人体内,NK细胞主要以CD3- CD56 +淋巴细胞群为特征,而CD16 + CD56dim亚型主要存在于血液中。NK细胞作为自然免疫系统的重要组成部分,在去除衰老细胞和致病微生物方面发挥着重要作用。NK细胞不像TCRs那样通过特定的受体识别靶细胞;它们通过种系基因表达的受体识别细胞。NK细胞的负调控因子包括KIRs(免疫球蛋白样受体)、CD94-NKG2和MHC-I。在肿瘤免疫学的背景下,肿瘤细胞通过下调MHC的表达来逃避获得性免疫,从而更容易受到NK细胞的细胞毒性作用。此外,在抗体治疗中,NK细胞在介导抗体诱导的细胞毒性(ADCC)中发挥着重要作用。NK细胞还可以通过分泌细胞因子或招募树突状细胞、巨噬细胞和T细胞等免疫细胞参与清除肿瘤细胞的过程,直接发挥抗肿瘤作用238,使其成为癌症免疫治疗的诱人靶点。
杀伤细胞免疫球蛋白样受体(KIR)家族是一类高度多态性的分子,主要表达在一些NK细胞和T细胞的表面,可分为多个亚型。其中,KIR2DTl1-3和KIR3DL1通过结合MHC分子(HLA-C/HLAB)发挥抑制作用。由于基因多态性高的特点,多个KIR基因及其配体的结合可引起多种疾病,包括自身免疫性疾病,特别是部分KIR基因与特异性配体的结合,可增加癌症的风险。在小鼠模型中,靶向活化的NK细胞表面受体KIR2DS2的治疗显示出明显优于靶向传统共刺激分子的抗肿瘤活性。NK细胞凝集素样受体亚家族C成员1 (NKG2A)是NKG2家族的“抑制性”成员,主要在CD56 hi NK细胞、NKT细胞和CD8 + αβ t细胞亚群中表达。它与CD94形成异二聚体受体,并与它的配体结合,非经典的MHC I分子HLA-E,在大多数正常组织中表达。NKG2A/CD94与HLA-E的相互作用可抑制NK细胞和T细胞的激活,表明其作为IC分子的靶向性。Monalizumab (IPH2201)是一种NKG2A单克隆拮抗抗体,可阻断NKG2A与HLA-E之间的相互作用,已在白血病小鼠模型中显示治疗效果。CD96是NK细胞上表达的免疫球蛋白超家族的一员,可识别配体CD155。CD96在肿瘤浸润NK细胞上的表达高于周围组织NK细胞。肝细胞癌样本中NK细胞CD96表达水平较高预示预后较差。
05 细胞免疫治疗
具有细胞毒性潜能的免疫细胞,包括T细胞、NK细胞和巨噬细胞,能够识别并清除感染或受损的细胞。T细胞的细胞毒性作用不同于其他细胞,因为它具有抗原特异性。细胞免疫疗法,也称为过继细胞转移(adoptive cell transfer,ACT),利用这些类型的免疫细胞的杀伤能力来治疗癌症。在此,作者讨论已经取得重大研究和临床进展的四种主要ACT类型:CAR - T细胞治疗、TIL治疗、工程TCR治疗和NK细胞治疗。TILs是可以从肿瘤组织中识别和纯化的异质性淋巴细胞,它们的丰富程度已被发现与较好的预后相关。TILs是第一批被用于ACT的细胞之一。这些细胞可以从肿瘤中分离出来,在实验室环境中进行体外扩增,并大量重新注射到癌症患者体内以消除肿瘤细胞。TIL疗法已经在临床研究中进行了严格的测试,作者总结了TIL疗法针对不同类型肿瘤的最新进展,包括:黑素瘤、肺癌、宫颈癌、转移性乳腺癌、骨肉瘤、卵巢癌。2. 工程TCR治疗 (Engineered TCR T therapy)TCRs是T细胞表面的特异性受体。通过识别和结合MHC呈递的抗原,激活T细胞的分裂和分化。然而,并不是所有病人都有能识别肿瘤的T细胞。因此,TCR-T疗法从患者身上提取T细胞,并将这些细胞扩大,使患者拥有能够识别特定癌症抗原的新的TCR。用于TCR-T治疗的工程TCRs的设计高度依赖于特异性肿瘤抗原的识别。一些抗原,如NY-ESO-1,在肿瘤组织中广泛表达,可用于开发TCRs治疗不同类型的肿瘤。然而,TCR可以以患者特异性的方式进行识别和合成。TIL治疗利用了瘤内淋巴细胞与全身淋巴细胞之间的差异,对患者肿瘤中特定突变的识别指导了TCRs的生成和应用,从而有效地靶向这些突变。然后,这些TCRs可以被分离、克隆并在T细胞上表达,然后这些工程T细胞在体外扩增并重新注入患者体内。这是一种高度个性化的治疗方法,增强了治疗的特异性。TCR疗法在黑色素瘤的治疗上取得了突破性进展,在肝癌、乳腺癌、卵巢癌的治疗上也取得了一定成效。然而,TCR对肿瘤抗原的识别需要MHC分子的抗原表达,肿瘤细胞会通过降低MHC的表达来逃避T细胞的杀伤。3. CAR - T细胞治疗 (CAR-T cell therapy)CAR-T细胞治疗是另一种ACT策略。与TCR T疗法的原理相似,患者的T细胞“配备”了合成的CAR,扩展并重新注入患者体内,以产生肿瘤特异性免疫反应(图5)。CAR被设计用于识别肿瘤相关抗原(TAAs),其独立于MHC呈递,因此使T细胞能够以MHC不受限制的方式识别癌细胞。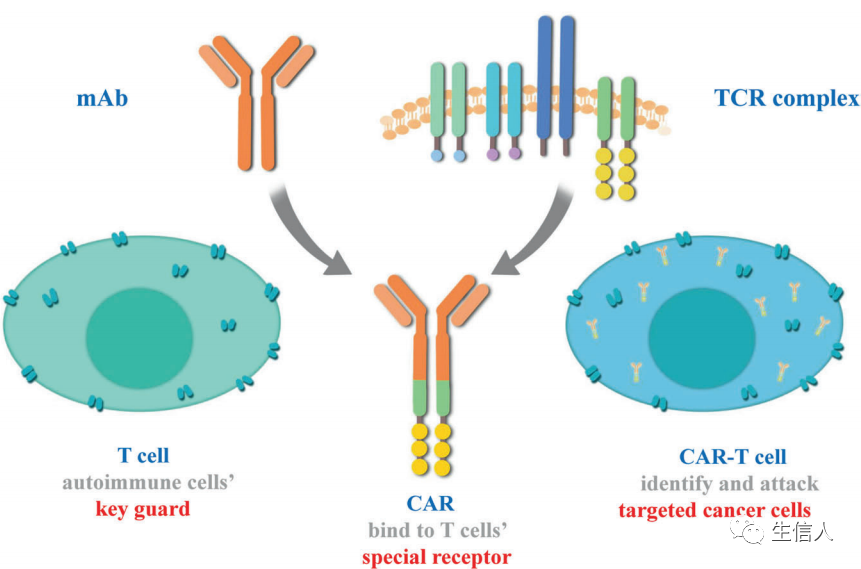
CAR-T细胞是通过在T细胞的质膜上表达肿瘤特异性CARs而产生的。 CARs的结构通常包括三个部分:细胞外抗原结合域、连接体/跨膜域、和细胞内信号传导域。细胞外抗原结合区是利用抗体、配体和肽的序列设计的,以便与TAAs特异性结合。跨膜结构域负责连接细胞外结合结构域和细胞内信号结构域并将其固定在细胞膜上。细胞内信号区,包括CD3-zeta结构域和共刺激结构域,将抗原识别的信号转发给细胞,介导T细胞的激活。CAR-T细胞治疗涉及合成生物学(CAR设计)、病毒技术(CAR转导)和细胞制造(CAR-T细胞扩增)的整合(图6)。CAR的引入在工程T细胞中产生了肿瘤特异性激活潜力,而体外培养和扩增允许绕过肿瘤引起的免疫抑制。因此,大量的肿瘤特异性细胞被输回病人体内。CAR-T细胞疗法对几种类型的癌症显示出有希望的临床结果。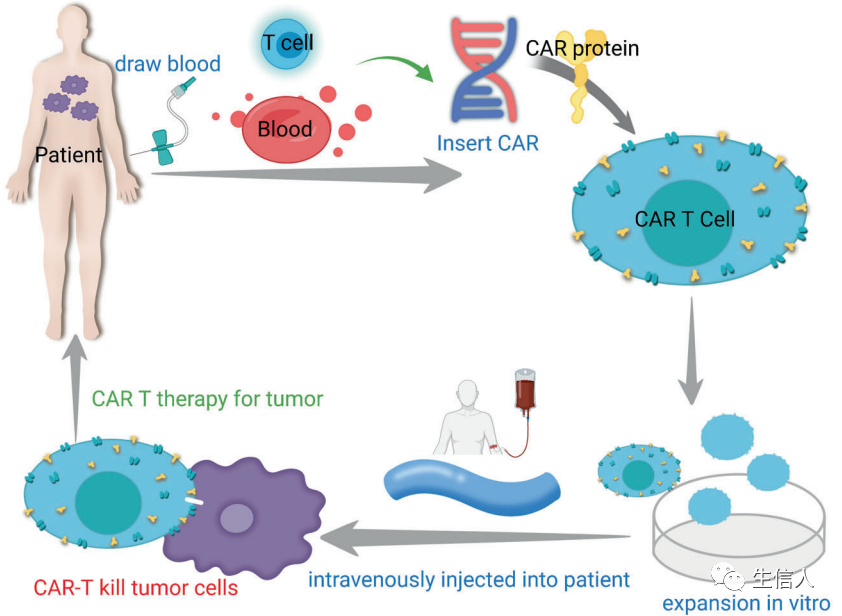
CAR-T细胞治疗的更广泛应用仍然面临着来自不同方面的挑战。首先,当CAR-T细胞攻击肿瘤细胞时,可能会引起严重的副作用和毒性,可能是致命的。其次,一些CAR-T细胞的细胞毒性不是高度肿瘤特异性的,可能会对正常组织造成损伤。第三,大多数CAR-T细胞产品的制造过程是耗时的,这可能会导致一些患者的肿瘤在细胞生产窗口期进一步恶化。此外,CAR-T治疗血癌的长期疗效仍需长期随访观察,CAR-T细胞治疗实体瘤的应用有待进一步研究。这些挑战将决定未来整个T细胞工程领域的发展。细胞因子释放综合征(CRS),也被称为“细胞因子风暴”,是CAR-T治疗最常见的不良反应。大多数CAR-T细胞的临床研究表明,长期疗效不确定,因为癌细胞表达的各种免疫逃逸因子导致T细胞衰老和衰竭。针对实体瘤的CAR-T细胞面临的挑战包括阻断T细胞浸润的血管疾病,有限的TAA选择和肿瘤异质性,这导致了抗原逃逸。CAR-T细胞在实体瘤中的应用需要进一步探索。- 利用特异性和广泛的靶向性: CAR-T细胞的长期抗肿瘤功能因输注后肿瘤复发而复杂化。考虑到CAR-T治疗后抗原逃逸的风险,设计针对多个TAAs的双特异性CAR-T是可以采用的。提高CAR-T细胞的适应度,包括活化潜能、增殖能力和生存能力,延长CAR-T细胞在患者体内的生存时间,是提高临床疗效的关键方向之一。
- 降低制造成本: 到目前为止,所有批准的CAR-T细胞疗法都使用自体T细胞来产生治疗产品。生产这种高度个性化的疗法需要很高的成本。除了高成本外,CAR-T细胞疗法的质量和稳定性一直是人们关注的主要问题。自体T细胞在质量和数量上不一致,特别是在接受过大量放疗和化疗的患者中。
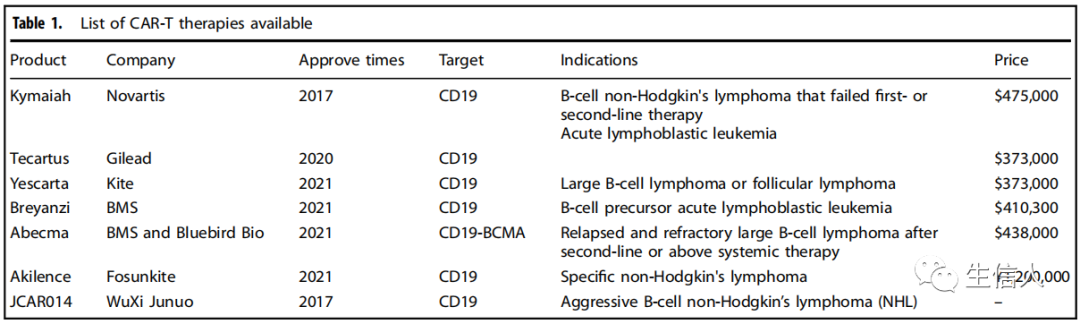
- 毒性控制: CAR-T细胞治疗显示的毒性和副作用表明需要制定一些控制程序来调节CARs的活性。大量的方法已经被用来控制CAR-T细胞的安全性; 其中包括通过安装自杀开关快速清除注入的细胞,这种开关可以由小分子或抗体控制。常用的自杀开关包括诱导型caspase-9 (iCasp9)、单纯疱疹病毒中的胸苷激酶(HSV-TK)和自杀表位。然而,这样的自杀开关清除了所有的治疗CAR-T细胞,从而降低了抗肿瘤反应。因此,不清除CAR-T细胞的非细胞毒性可逆系统正在开发中,并具有保持细胞毒性和控制毒性反应之间平衡的潜力 (表1)。
4. NK细胞治疗 (NK cell therapy)NK细胞是另一种重要的免疫细胞类型,可以介导直接细胞毒性。从机制上讲,NK细胞在对抗癌症的第一道防线上发挥着关键作用,通过两种途径介导抗肿瘤作用: 通过释放穿孔后蛋白和颗粒酶或死亡受体的直接细胞毒性,以及通过分泌激活APCs和T细胞的细胞因子和趋化因子的调节作用。因此,除了本文前面讨论的以NK细胞上的ICs为靶点的药物外,利用NK细胞的ACT也在快速发展中。与T细胞类似,NK细胞也可以转导表达CARs。CAR-NK细胞的发展紧随CAR-T细胞治疗的演变,CAR-NK细胞往往直接采用CAR-T细胞的设计。许多临床前研究已经证实了CAR-NK细胞针对其他类型肿瘤的抗肿瘤活性。由于NK的细胞毒性是由 "缺失自我 "的识别引发的,因此NK细胞尤其具有杀死MHC下调的肿瘤细胞的能力。NK细胞对病毒感染的细胞也有特殊的杀伤能力,因此特别适合于治疗HPV或EBV相关的肿瘤。NK细胞毒性可受多种免疫抑制机制的影响,包括IL-10,吲哚胺2,3-双加氧酶,前列腺素E2,转化生长因子β (TGF-β)和缺氧。增强NK细胞的细胞毒性和在体内的持久性被认为是推进NK治疗的主要方向。支持NK细胞维持的细胞因子:IL-15已被确定为增强NK细胞活性的关键细胞因子。在黑色素瘤、结直肠癌、淋巴瘤和肺癌等癌症的同基因小鼠模型中,IL-15的注射具有良好的耐受性,并促进NK细胞的扩增。随着对NK细胞活化和维持的研究越来越深入,未来的治疗方法不仅必须产生肿瘤特异性NK细胞,还必须增加其在体内的持久性,以增强其治疗效力。近年来,CRISPR/Cas9技术极大地提高了我们对肿瘤基因组学的认识,并为癌症免疫治疗做出了贡献。使用该基因组编辑系统,可进一步改造治疗性免疫细胞,以增强肿瘤识别并减少衰竭(图7)。
06 来自ICB和CAR-T细胞的免疫治疗生物标志物
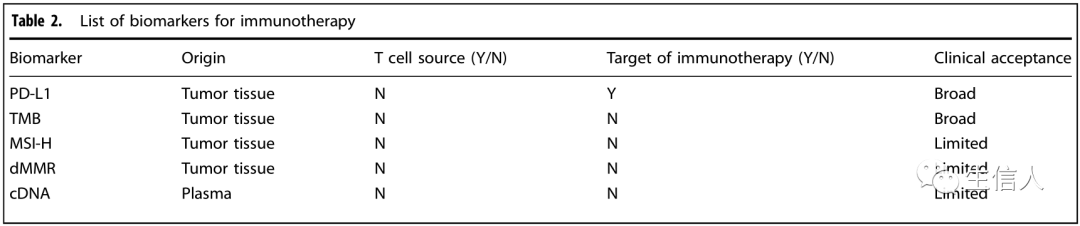
PD-L1被作为抗PD-1治疗的第一个生物标志物,被列入pembrolizumab的处方指南中。目前,与免疫疗法疗效相关的常见或潜在的生物标志物,根据其可及性,主要有以下几类:(i) 表面标志物,包括PD-L1和其他一些抑制性受体,可以通过肿瘤组织的免疫组化检查。(ii)基因生物标志物,如肿瘤突变负荷(TMB)、错配修复系统缺陷(dMMR)、高微卫星不稳定性(MSI-H)、新抗原和抗原呈递途径的突变,这些都需要对肿瘤进行基因组分析;以及 (iii) 循环肿瘤DNA(ctDNA),可通过分析外周血获得。这些生物标志物中的一些已经被III期临床试验所验证,并在临床上广泛使用(表2)。到目前为止,没有生物标记物被用于指导患者,但一些CAR-T细胞的内在和外在因素显示出与治疗反应有趣的相关性。肿瘤抗原的表达。CAR-T细胞作为一种靶向治疗,需要在肿瘤细胞上表达TAA来诱导T细胞活性,这确实是CAR-T细胞疗效最关键的生物标志物。由于肿瘤抗原逃逸是CAR-T细胞治疗后肿瘤复发的主要机制,也有研究发现,下调TAA不是完全丢失,而是抑制CAR-T细胞功能。虽然CAR-T细胞可以被设计成增加其对低水平TAA的敏感性,但TAA的表达密度可能成为一种预测性的生物标志物。肿瘤疫苗:预防性肿瘤疫苗可以预防某些癌症的发展,包括预防宫颈癌的HPV疫苗、阴道癌、外阴癌、肛门癌和尖锐湿疣以及预防肝癌的HBV疫苗。治疗性肿瘤疫苗包括以自由肽或载于APC上的肽的形式注射肿瘤抗原,以激活免疫细胞,恢复其自主抗肿瘤能力。在临床前模型中,治疗性肿瘤疫苗已被证实可以防止癌症生长和转移,并减少终止其他类型治疗后的复发。肿瘤疫苗主要分为以下四种:肿瘤全细胞疫苗、基因工程疫苗、蛋白肽疫苗和树突状细胞疫苗。新抗原和免疫疗法:新抗原是存在于癌细胞上的蛋白质片段,提供了一种实现癌细胞特异性靶向的新方法。新抗原疫苗是根据患者的特定肿瘤情况定制的。生产新抗原疫苗的一般步骤包括(1)肿瘤活检,即从患者身上提取肿瘤样本进行基因组纯化; (2)对肿瘤细胞和正常细胞的全外显子组测序,使研究人员能够寻找肿瘤细胞中独特的突变;(3)特异性新抗原的预测和筛选; (4)开发个性化疫苗,这是基于预测的新抗原,可以通过多种方法实现,包括多肽、mRNA和DC。最关键和最具挑战性的一步是患者特异性新抗原的鉴定。溶肿瘤病毒:有额外病毒感染的癌症患者通常病情恶化。然而,病毒也可以被修改为专门针对癌细胞。这些“溶瘤病毒”是通过基因组编辑和大规模筛选产生的,其解读包括对癌细胞的裂解能力,同时保留正常细胞。由此产生的溶瘤病毒抗原可以复制并随后溶解肿瘤细胞,从而向肿瘤部位释放更多的病毒颗粒。因此,小剂量的病毒可以在体内扩增。溶瘤病毒具有介导肿瘤抗原扩散的能力,可导致浸润肿瘤的淋巴细胞增多,增强了ICB治疗的抗肿瘤疗效。另一种方法是使用溶瘤病毒作为载体,结合细胞免疫治疗。通过额外的基因工程,病毒的细胞溶解功能可以被抑制,同时允许合成分子的表达。
08 靶向抑制性的肿瘤微环境
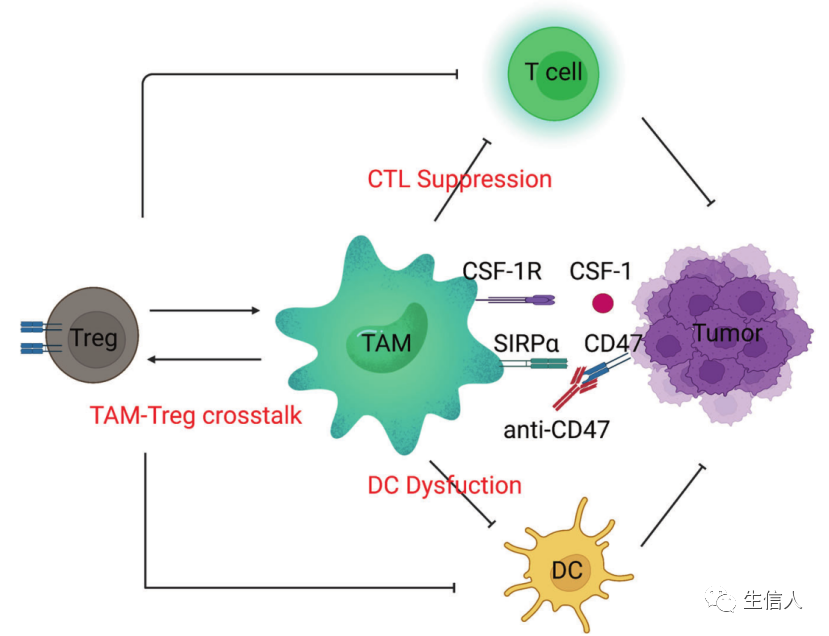
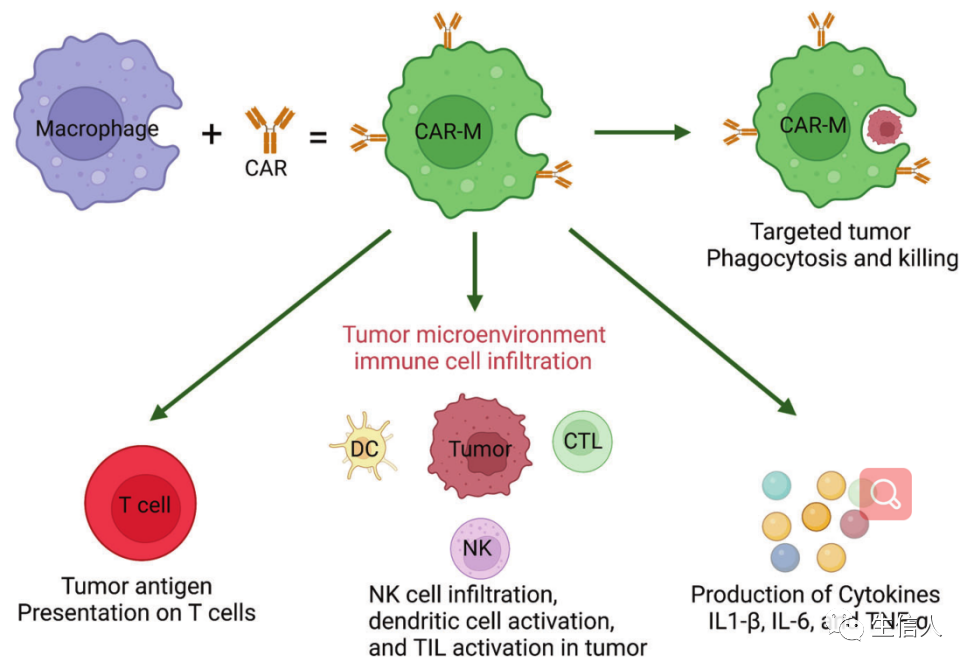
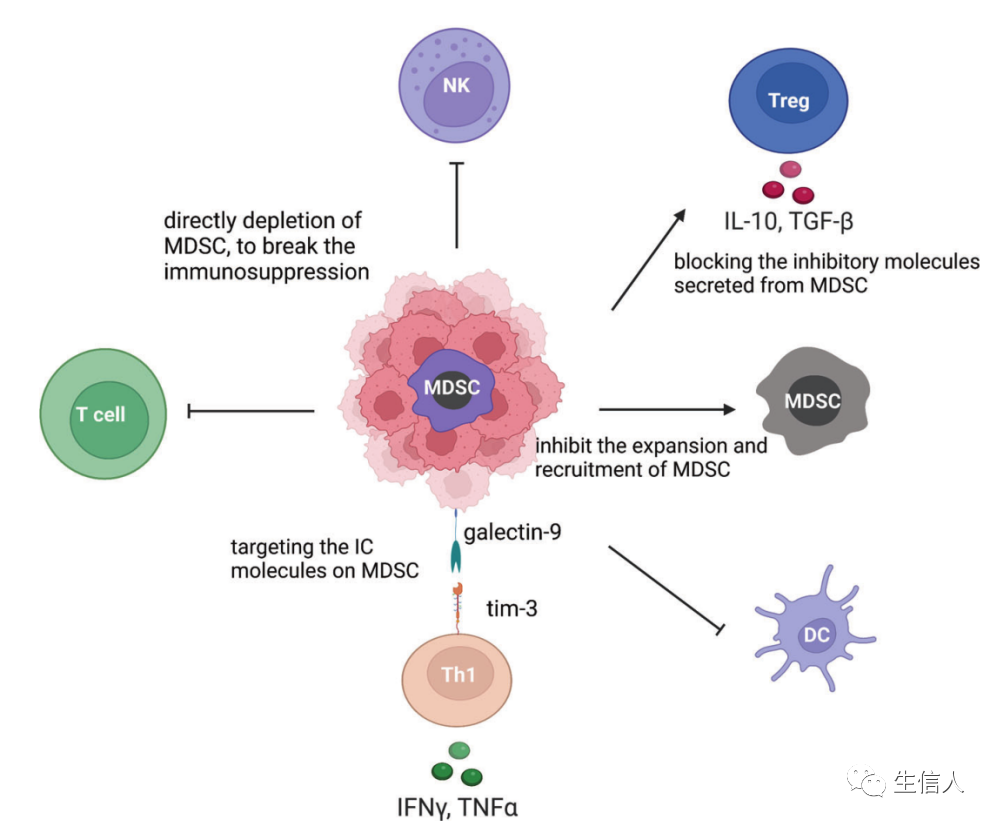
这些先天免疫系统的“士兵”清除了受损、衰老和危险的细胞,但在癌症中,巨噬细胞促进了它们的免疫逃逸,已成为药物开发的一个重要领域。巨噬细胞有多种功能,包括清除细胞碎片和病原体,调节炎症反应。巨噬细胞也是高度可塑性的细胞,可以根据微环境刺激和信号从一种表型转换到另一种表型。巨噬细胞的激活状态通常分为两类:M1型巨噬细胞和M2型巨噬细胞(图8)。某些M2巨噬细胞亚群参与促进肿瘤进展和介导免疫抑制。从机制上讲,已发现肿瘤将单核细胞和巨噬细胞招募到TME,并将它们极化为M2样表型。巨噬细胞靶向癌症治疗的中心目标是将肿瘤相关巨噬细胞(TAMs)重编程为促炎(抗肿瘤)亚型。最成熟的针对TAMs的方法是阻断集落刺激因子-1(CSF-1,也称为M-CSF)/CSF1R轴。这种方法减少了TAMs的数量,这也可能与TAMs向M1表型的再极化有关。TAMs的致瘤功能也可以由TGF-β介导,TGF-β是一种抗炎分子,通常在损伤修复过程中由巨噬细胞表达。在一个小鼠模型中,阻断TGF-β并同时用STING激动剂治疗,通过上调I型干扰素的表达而导致肿瘤的消退。Toll样受体(TLRs)参与先天免疫感应。TLR激动剂可以增加单核细胞的招募/浸润,并诱导巨噬细胞向促炎症表型重新极化。TAMs也表达CD40,CD40激动剂可以防止肿瘤生长和减弱抗药性。这些抑制性(CSF1R、TGF-β)和刺激性(TLRs、CD40)分子都可以用来恢复TAMs的促炎症功能。CD47又称整合素相关蛋白,属于免疫球蛋白超家族,通过与巨噬细胞或树突状细胞表面的信号调节蛋白α (SIRPα)结合,调节细胞增殖、迁移和凋亡。CD47在大多数肿瘤细胞表面过表达。阻断CD47/SIRPα通路可诱导巨噬细胞靶向肿瘤的吞噬功能,这在小鼠异种移植模型中得到证实。巨噬细胞治疗的发展需要增加靶向激活受体和更持久的M1巨噬细胞极化方法。利用基因修饰增强巨噬细胞的抗肿瘤能力逐渐引起了人们的关注。一个直接的策略是耗尽抑制信号,如SIRPα。SIRPα缺失的巨噬细胞在联合放疗中具有抗肿瘤作用。另一种方法是设计巨噬细胞表达CARs (CAR-Ms)(图9)。CAR-Ms还诱导周围TME的促炎特征。M2巨噬细胞的存在不影响CAR-M细胞的肿瘤杀伤能力,突出了其对TME免疫抑制的抵抗力。此外,CAR-Ms表现出更强的T细胞刺激能力,能够在吞噬后向T细胞呈递抗原,招募静止和激活的T细胞到肿瘤。MDSCs起源于造血干细胞(HSCs),是骨髓造血功能改变的结果。这种短暂的骨髓增生在刺激物被移除后会终止,骨髓细胞的平衡也会随之恢复。然而,在慢性炎症、癌症和自身免疫性疾病中,持续的骨髓造血可能发生,以防止宿主广泛的组织损伤,不断产生IMCs。这些细胞具有明显的特征,如不成熟的表型和形态,相对较弱的吞噬功能,以及抗炎和免疫抑制功能。异常的骨髓细胞对其他免疫细胞有抑制作用。此后,人们采用表面标志物Gr-1和CD11b来定义这些免疫抑制性骨髓细胞。在人类中,这些骨髓细胞的表型特征是CD34、CD14和CD15的表达,功能特征是它们能够抑制T细胞的激活。MDSCs是指一组异质细胞,可大致分为粒细胞(G-MDSCs或PMN-MDSCs)和单细胞(M-MDSCs)亚型。MDSCs的存在是肿瘤进展的基本特征之一。MDSCs发挥多种功能,影响T细胞、Treg细胞、DC细胞和NK细胞(图10)。目前,MDSC靶向治疗大致可分为五种类型:(i) 抑制MDSCs扩张和招募的疗法;(ii) 恢复正常骨髓分化的疗法;(iii) 针对MDSCs上IC分子的疗法;(iv) 阻断MDSCs分泌的抑制性分子的疗法;(v) 直接耗尽MDSCs的疗法。肿瘤相关B细胞(TABs)。肿瘤环境中的B细胞(命名为TABs)同时具有促炎和抗炎功能,抗炎B细胞的丰富程度与黑色素瘤对ICB治疗的耐药性相关。TAB在肿瘤组织中的第三淋巴组织结构(TLSs)中富集,在那里它们可以被激活来识别癌细胞。肿瘤中TLSs中B细胞水平高的NSCLC患者更有可能对免疫治疗产生良好反应。
IDO是一种色氨酸代谢酶,可将色氨酸转化为犬尿氨酸,并在多种类型的肿瘤中过度表达。肿瘤抑制基因BIN1对IDO的表达有负向调节作用。在小鼠模型中,BIN1的耗尽已被证实能诱导IDO的表达和对肿瘤的免疫抑制。IDO可以增强癌细胞的运动能力,抑制肿瘤靶向T细胞的增殖和功能。IDO靶向药物在临床前模型中作为单药显示出疗效,但与靶向CTLA-4或PD-1/PD-L1的ICB联合使用可以更有效。目前主要有四种针对IDO的小分子抑制剂正在进行临床研究:indoximod、navoximod、epacadostat和BMS-986205。
IL-41可增强肿瘤的侵袭性,抑制抗肿瘤免疫。靶向IL-41可能是一种新的免疫治疗途径。
腺苷(Adenosine)是RNA合成的重要组成部分。然而,腺苷也被证明可以抑制T细胞在TME中的功能。CD39是一种参与细胞外腺苷产生的酶,在各种人类肿瘤中高度表达。此外,TME中CD39表达水平升高的多种细胞类型包括血管内皮细胞、成纤维细胞和一些免疫细胞。CD39已被发现在多种免疫细胞中发挥重要作用。因此,CD39联合ICB可能成为一种新的肿瘤免疫治疗方式。
这篇文章介绍了肿瘤免疫治疗的历史,深入探讨了癌症免疫治疗的不同策略,包括IC和刺激性分子靶向药物、细胞免疫治疗和抑制性TME靶向策略。此外,作者还讨论了与ICB和CAR-T治疗的临床疗效相关的生物标志物。总之,肿瘤免疫学研究与免疫细胞的先进技术相结合,将为癌症免疫治疗的未来发展指明方向。癌症免疫治疗的发展需要更多的临床和基础研究项目的整合,从而能够全面分析未满足的临床需求,进而指导研究方向。
Wang DR, Wu XL, Sun YL. Therapeutic targets and biomarkers of tumor immunotherapy: response versus non-response. Signal Transduct Target Ther. 2022 Sep 19;7(1):331. doi: 10.1038/s41392-022-01136-2. PMID: 36123348; PMCID: PMC9485144.
版权声明:本网站所有注明来源“医微客”的文字、图片和音视频资料,版权均属于医微客所有,非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源:”医微客”。本网所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,转载仅作观点分享,版权归原作者所有。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。 本站拥有对此声明的最终解释权。














发表评论
注册或登后即可发表评论
登录注册
全部评论(0)