2020-09-25

王古岩 教授
主任医师,博士研究生导师;
北京同仁医院副院长,麻醉科主任;
中华医学会麻醉学分会五官科麻醉学组副组长;
北京医学会麻醉学分会常委
心脏病患者接受非心脏手术,其并发症及死亡率显著高于无心脏病者。同样是心脏病患者,接受心脏手术解决了心脏问题,而接受非心脏手术却并没有解决心脏问题,因此手术风险可能更高。其危险性首先取决于心脏病的性质程度和心功能状况,还取决于非心脏病变对呼吸、循环及其他脏器功能的影响。还包括手术创伤的大小,术后术中的监测条件,麻醉以及术者的技术水平判断处理能力。
王古岩教授通过一个具体的病例,引入本次讲课内容。


01 冠脉血管重建VS非心脏手术
若此患者先行冠脉介入治疗,虽可降低非心脏手术中严重心脏不良事件的风险,但术后需抗凝治疗一段时间再行非心脏手术,胃癌可能出血加重;若先行胃癌根治,则术中心脑血管不良事件风险高,麻醉医生压力大。
02 选中冠脉支架患者的麻醉问题
2.1 PCI Vs PTCA
PCI:经皮冠脉介入治疗;
PTCA:冠状动脉腔内成形术,单指冠脉狭窄处的球囊扩张;
目前有30%~40%的患者经球囊扩张后,冠脉血管回缩,塌陷,痉挛引起心肌梗死,死亡,一般需要同时植入支架。
2.2 BMS Vs DES
裸金属支架(BMSs):此类型支架植入后可损伤血管内壁,支架表面被内皮覆盖的过程中,平滑肌细胞增生,瘢痕形成,引起支架内狭窄。
药物涂抹支架(DESs):此类型支架上涂抹的药物具有抑制细胞增殖和免疫抑制作用,可以抑制内皮细胞过度增殖,降低支架内在狭窄率。但是会延长支架内内皮化的过程,而使支架内容易形成血栓,需要较长时间的抗血小板治疗。目前常用的双联抗血小板用药方案,如图所示:

那么PCI患者术后需要服用多长时间的抗血小板药方能进行非心脏手术呢?一般情况下PTCA术后需要服用两周抗血小板药,植入BMS需要30天,而DES则需要6个月。且支架植入术后,后因必须行外科手术不得不停双联抗血小板药物中的P2Y12抑制剂,则应继续阿司匹林治疗,并在术后尽快恢复P2Y12抑制剂。
03 心脏患者的术前风险评估
3.1 心脏危险性分级

3.2 运动耐量—代谢当量评估

若患者的代谢当量为4,则对应的NYHA分级可达Ⅱ级。
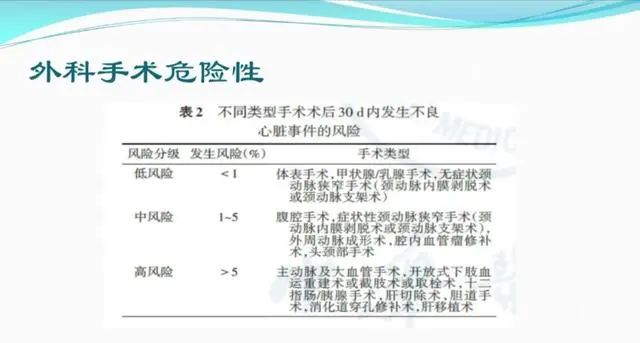
3.3 外科手术危险性评估
3.4 心脏病患者进行非心脏手术围手术期心血管评估指南
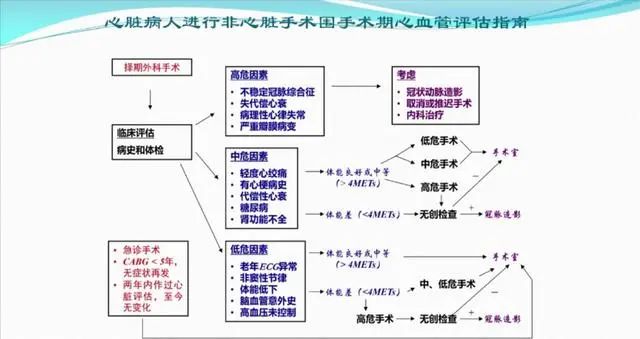
所以,结合上述评估,此患者有心肌梗死病史、稳定性心绞痛,故心脏危险性为中危,运动耐量MET>4,腹腔镜下的胃癌根治术手术风险为中危,基于患者利益最大化原则应先行胃癌根治术。
04 冠心患者的麻醉原则
4.1 原则一:避免增加心肌氧耗
围手术期的心肌氧耗增加表现为心率的增快和血压的升高,心率增快除了增加心肌氧耗外,还会降低心肌氧供,因为心率增快时左室舒张时间缩短,导致冠脉血流下降,除此之外心率增快还会影响心肌血流的自动调节。有动物实验提示,在心率增快时,心肌欲维持同样多的血流供应,就需要更高的灌注压力。比如在心率为60次/分时,血压90/60 mmHg就可以满足冠脉的灌注,但若心率为90次/分时,90/60 mmHg可能就难以维持冠脉的灌注。一般情况下,我们将心率控制在术前安静状态下的水平为宜,或者<70次/分。
动脉血压对心肌的氧供、耗平衡起双重作用。因为血压升高增加氧耗,但同时也增加冠脉的灌注压力而增加心肌的氧供,所以血压勿高也勿低。另外围术期血压剧烈的波动对心肌氧的供/耗平衡很不利,因此围术期维持血压稳定非常重要。
心肌收缩力对确保心排量至关重要,但是对于术前没有心肌梗死病史,心功能尚好的患者适度抑制心肌的收缩力来降低心肌的氧耗,维持心肌氧的供需平衡。对于心功能正常的患者无需预防性使用正性肌力药。
4.2 原则二:避免减少心肌的氧供
心肌的氧供取决于冠脉的血流量和血氧含量。而冠脉的血流量取决于冠脉的灌注压,这提示我们要将患者的血压维持在正常范围内。冠脉的血流量还取决于心室的舒张时间,因为冠脉的血流主要发生在舒张期,因此围术期避免心率增快,不仅可降低心肌的氧耗,而且对确保心肌的血流量也至关重要。
综上所述,维持心肌氧的供需平衡应做到以下几点:

4.3 麻醉前用药
镇静催眠药:术前给予适当的镇静或安定类药物,以消除其紧张情绪并使其充分镇静,力争使患者入室时呈嗜睡状态。患者服用的钙通道阻滞剂,β受体阻滞药在术前不应停用(术前2小时口服),并应根据术前心绞痛的性质,心绞痛的控制程度及心率、血压的变化来调整这两类药物的剂量。
β受体阻滞剂:若患者心率控制满意(心率<70次/分),可沿用原来的β受体阻滞剂。若控制不满意(心率>70次/分),则β受体阻滞剂加量,若术前无β受体阻滞剂(心率>70次/分)则可加用β受体阻滞剂,阿替洛尔或美托洛尔的口服剂量为25 mg,比索洛尔2.5 mg。
钙通道阻滞剂:如果心律失常与不稳定心绞痛有关,或凌晨发作的心率失常、变异性心绞痛等可以给予钙通道阻滞剂。
4.4 麻醉诱导
诱导时应既能抑制气管插管时的应激反应,又不在气管插管时发生低血压,须在心电图和直接动脉压监测下,缓慢,间断给药。对于术前有心功能不全的患者,应以芬太尼或舒芬类药物为主,镇静或安定类药物不宜过大,以能使患者入睡即可。
4.5 麻醉维持
手术过程中要求循环稳定,血压和心率不应随着手术的刺激强弱而上下波动,一般而言术前心功能较好的患者,术中只要尿量满意,内环境稳定,无代谢紊乱,SvO2>70%,心率在50次/分左右无需处理。对于无高血压病史的患者,术中控制心动过缓(50次/分左右),控制性血压偏低(收缩压90~100 mmHg)的循环状态,更有利于心肌氧的供需平衡和储备。但是对于心功能较差,需要较高的交感张力来维持心排量的患者,则需要努力避免对心肌的任何抑制,必要时,用正性肌力药来辅助循环。若使用正性肌力药,则推荐持续泵入,但预防性应用正性肌力药是没有必要的。正性肌力药用药指征如图:

血管收缩药:我们常用的血管收缩药有去甲肾上腺素,去氧肾上腺素,甲氧明。它们各自作用的受体有所区别:
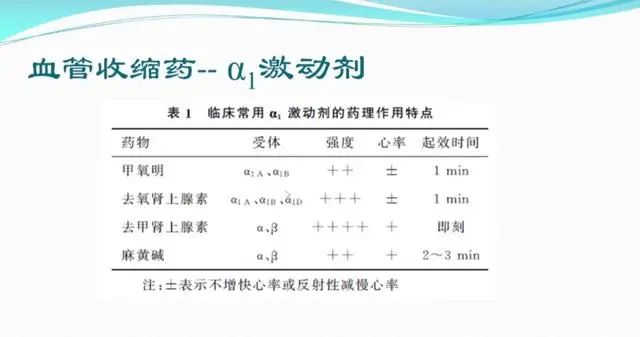
外周血管主要分布α1A和α1B,冠状动脉主要分布α1D,去氧肾上腺素是非选择性α1受体激动剂,在收缩外周血管的同时,对冠状动脉产生收缩作用,对冠心病患者慎用。甲氧明主要作用于α1A和α1B,对外周血管具有明显的收缩作用,升高血压的同时不增快心率,增加冠脉的灌注和氧供。
血管扩张药:硝酸甘油有扩张狭窄的冠状动脉,降低心肌的氧耗,有效的降低肺动脉压和PCWP,增加到一定剂量也可控制体循环压力,其用药指征如下图:

术中β阻滞剂:常用的有艾司洛尔,美托洛尔和阿替洛尔。如果术中出现心率增快,首先应排除容量不足,麻醉浅,CO2蓄积等因素,可以静脉给予,但应小心其负性肌力作用,应在严密的监测下,以高度稀释,小剂量叠加,尽量从深静脉(颈内或锁骨下)途径缓慢给药,一旦心率出现下降趋势即可停药,如此可避免对心脏明显的抑制作用。
术中钙通道阻滞药:以地尔硫卓为首选,因其扩冠的同时,不明显的抑制心肌收缩力,并可减慢房室传导,使心率下降。尼卡地平具有较好的降压作用,防止反射性的心率增快。
最终此患者的麻醉方案如下图:


*本文仅代表作者观点,医微客只用于信息传递分享,并不对其真实性负责。
百度浏览 来源 : 网络
版权声明:本网站所有注明来源“医微客”的文字、图片和音视频资料,版权均属于医微客所有,非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源:”医微客”。本网所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,转载仅作观点分享,版权归原作者所有。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。 本站拥有对此声明的最终解释权。




发表评论
注册或登后即可发表评论
登录注册
全部评论(0)